La reconnaissance par l’organisme des antigènes du non soi et du « soi modifié » déclenche des réactions immunitaires qu’on peut classer en deux catégories : réponse non spécifique (qui est indépendante de la nature de l’antigène) et réponse spécifique (qui est dirigée contre un antigène bien déterminé).
Réponse non spécifique
Le mécanisme de la réponse non spécifique fait appel à des facteurs cellulaires et à des facteurs humoraux.
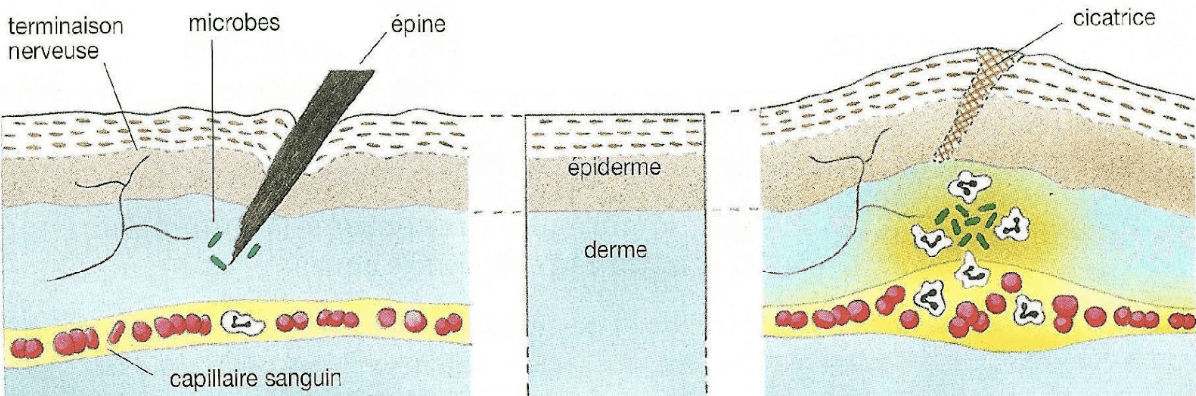
La réaction inflammatoire : c’est une réaction physiologique de l'organisme aux lésions des tissus ou aux infections. Cette réaction locale résulte de l’action de substances (médiateurs de l’inflammation tels que les histamines) dont les unes sont produites par les tissus lésés et les autres sécrétées par les cellules immunitaires recrutées sur le site de l’infection.
L’inflammation se manifeste par différents symptômes : rougeur et chaleur (dues à un flux sanguin accru qui dilate les vaisseaux sanguins), gonflement (lié à l'augmentation de liquides dans les tissus locaux qui provoquent une tension de la peau) et douleur locale (due à l’excitation de certaines terminaisons nerveuses).
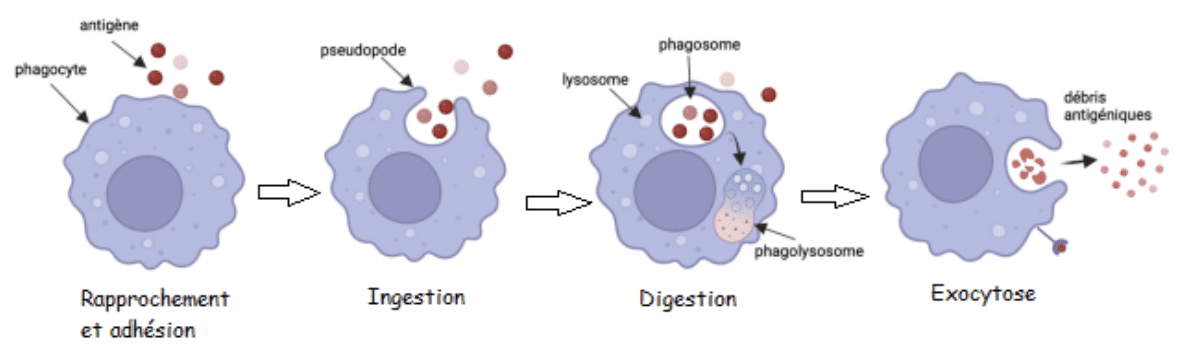
La phagocytose : c’est la propriété qu’ont les phagocytes (granulocytes, monocytes et macrophages) de reconnaître, d’ingérer et de digérer les éléments étrangers. La phagocytose comporte différentes phases : l’approche, l’adhésion, l’ingestion et la digestion suivie de l’exocytose des débris de l’antigène.
Les facteurs humoraux :
- Le système du complément actif : c’est un ensemble de protéines enzymatiques circulant dans le milieu intérieur et qui peuvent être activées par la pénétration des microbes en vue d’assurer la lyse d’une cellule étrangère ou d’une cellule infectée (cytolyse) ou alors en vue de faciliter la phagocytose des bactéries par opsonisation ou d’activer certaines cellules immunitaires.
- Les interférons : protéines sécrétées par une cellule infectée par un virus et qui se fixent sur les récepteurs membranaires des cellules voisines. Ces dernières, sensibilisées, produisent des protéines antivirales pour s’opposer à la multiplication des virus.
Réponse immunitaire spécifique
Elle utilise le phénomène de reconnaissance spécifique de l’élément étranger et la mémoire immunologique auxquels s’ajoute la coopération entre cellules immunitaires. Les acteurs principaux de cette défense spécifique sont les lymphocytes B et T. Elle peut être à médiation humorale (RIMH dont les effecteurs sont les anticorps ou immunoglobulines spécifiques) et/ou à médiation cellulaire (RIMC dont les effecteurs sont les LTc). Dans les deux cas, le mécanisme comporte trois phases : induction, amplification et effectrice.
La phase d’induction (reconnaissance du non soi au niveau des organes lymphoïdes périphériques et sélection clonale des lymphocytes)
Après phagocytose de l’antigène, le macrophage sécrète une interleukine (IL1) qui active la production et la différenciation des LT4 en LTa spécifiques reconnaissant l’antigène (épitope ou déterminant antigénique) que lui a présenté le macrophage (cellule présentatrice d’antigène ou CPA) grâce à son CMH ou HLA. Cette reconnaissance aboutit à la sélection de clones de lymphocytes qui ont des récepteurs spécifiques :
- Dans une RIMH, les lymphocytes B sont sélectionnés directement par les antigènes libres ou exposés à la surface des cellules étrangères.
- Dans une RIMC, les lymphocytes T8 sont sélectionnés au contact des CPA. Pour ce cas, on a une double reconnaissance du « soi modifié » avec les HLA de classe I + épitope pour les LT8 et les HLA de classe II + épitope pour les LT4.
Les lymphocytes B et T sélectionnés sont activés par la présence de l’antigène.
La phase d’amplification (multiplication ou prolifération et différenciation)
Les LTa sécrètent des interleukines (IL2) pour favoriser la multiplication par mitoses successives des lymphocytes activés et une étape de différenciation au cours de laquelle certains lymphocytes activés se transforment en cellules effectrices.
- Dans un RIMH, les LB qui évoluent et deviennent des plasmocytes à cytoplasme riche en ergastoplasme) qui sécrètent des anticorps circulant dans le sang et la lymphe.
- Dans une RIMC, les LT8 activés qui deviennent des lymphocytes T cytotoxiques (LTc).
La phase effectrice ou expression
- Dans une RIMH, les anticorps vont se lier aux antigènes (formation d’un complexe immun) pour les neutraliser ; ce qui va conduire à l’élimination de l’agresseur : soit les complexes immuns sont phagocytés par le macrophage soit les antigènes neutralisés sont détruits par le complément actif.
- Dans une RIMC, les LTc entrent en contact avec l’antigène ou la cellule infectée et sécrètent la perforine et/ou les granzymes. La perforine se transforme en complexe lytique d’attaque membranaire, ce qui aboutit, par cytolyse, à la mort de l’antigène ou la cellule infectée. Les granzymes déclenchent l’apoptose ou suicide cellulaire.
Par ailleurs, l’immunité spécifique dite adaptative est caractérisée par sa faculté à conserver en mémoire le souvenir de la première agression (par production de LT mémoire et LB mémoire à longue durée de vie). Ainsi, lors d’une infection ultérieure par ce même antigène, la réponse dite secondaire sera plus rapide, plus durable et plus amplifiée que la réponse primaire.
Anticorps ou immunoglobulines (Ig) : molécules en forme d’Y et sont constitués de 4 chaînes polypeptidiques semblables deux à deux dont 2 chaînes lourdes et chaines légères réunies par des ponts disulfures. Chaque type de chaîne présente une partie constante caractéristique de chaque classe de Ig et une partie variable caractéristique de chaque anticorps. Une molécule d’anticorps présente trois régions fonctionnelles :
- deux sites de fixation spécifiques des déterminants antigéniques. Ils se trouvent sur les
extrémités des bras d’Y et reconnaissent l’antigène ; - un site de fixation sur la membrane de la cellule (macrophage ou lymphocyte) situé à
l’extrémité du pied d’Y ; - un site de fixation du complément situé sur la partie constante d’une chaine lourde.




